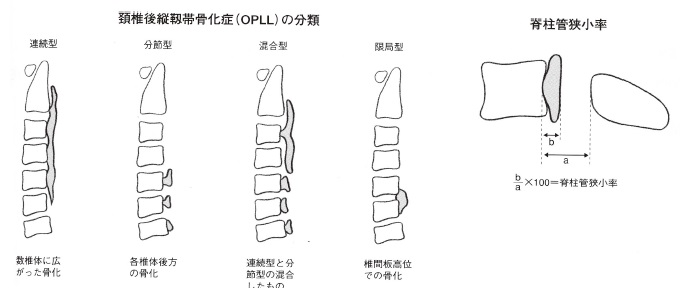
脊柱の前壁を上下に張っている後縦靭帯が、なんらかの原因で肥厚そして骨化することにより、脊柱管を狭窄してしまい脊髄圧迫症状を呈する疾患である(1960年に日本において発表される)。成因不明な点が多く、厚生労働省指定の難治性疾患の一つであり、靭帯骨化の形態は4型に分類される。
■問診のポイント
1.頚椎症とほぼ同様で局所症状と神経症状に大別。
局所症状・・・頚部痛、重苦感
神経症状・・・上肢痛、しびれ
脊髄症状・・・上肢痛、しびれ、下肢脱力、歩行障害、
膀胱・直腸障害
2.発症時期、経過の確認。
⇒急激に悪化は早急に対処必要。
3.職業での頚椎負担の評価。
4.外傷歴の有無。軽微な外傷を契機として重篤な麻痺が出現することがある。
5.重症度の把握。箸を使っての食事、階段昇降、杖なし歩行など。
⇒重症度の高い場合はメディカルへの紹介必要。
6.糖尿病の有無。糖代謝の異常は危険因子の一つ。
7.頚椎OPLLは全身的靭帯骨化の部分現症のため、他の部位も注意。
⇒DISH(全身性特発性骨増殖症)の一部分症であることが多い。
■症状
頚椎の可動性減少、肩こり、頚部痛がみられる。重度の場合は精髄圧迫による麻痺症状の場合もある。
自然発症が大部分であるが、外傷が契機となることもある。
受診時の多くは上肢へのしびれ、手指の運動障害、下肢の歩行障害を主訴とする。
原因の一つとして、同一家族に多発する傾向がみられる。
また糖尿病との合併も少なくない。
50歳以上の男性に多くC3~C5に、女性は胸椎に多くT4~T6に好発する。脊柱管を40%狭窄すると障害が発生する。
■理学所見
1.脊椎可動テストにより、可動制限を認めることが多い。
2.時に、後屈・前屈で四肢への電撃痛が出現することがある。
3.脊髄や神経根の圧迫により神経学的検査陽性反応。
4.責任高位の推定をすることが大切である。
⇒画像診断することにより確定できる。
■画像診断
X-ray:頚椎側面像でその形態や広がりを確認できる。
MRI:脊髄圧迫の有無、状態を用意に判定可能である。
CT:各椎体における骨化の状態や形態、脊柱内の形態を用意に把握できる。